Chirurgie du genou
Pathologies Méniscales
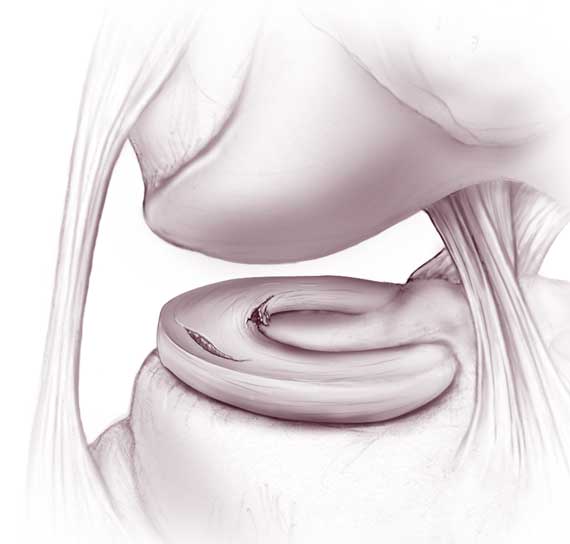
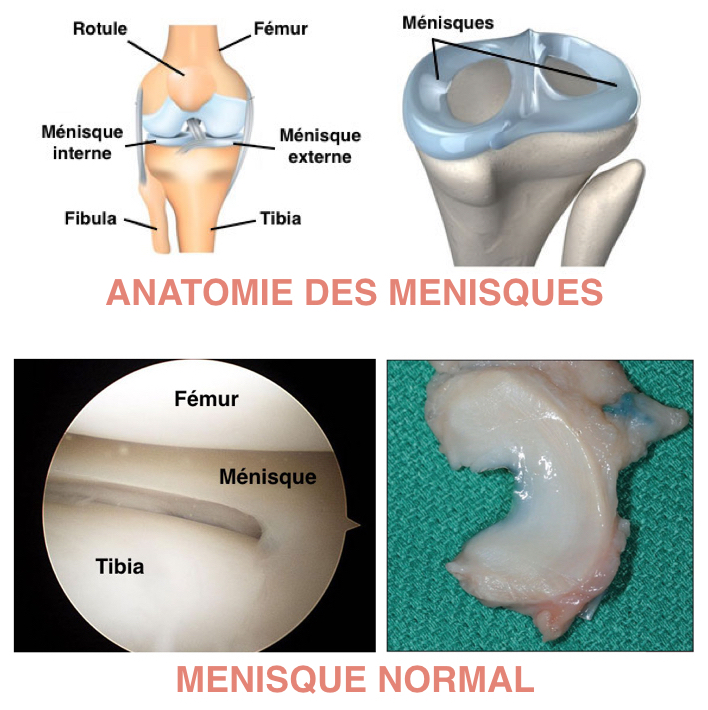
Les ménisques sont des structures fibrocartilagineuses interposées entre les cartilages du fémur et du tibia. Ils sont au nombre de 2 par genou, un ménisque interne et un ménisque externe. Les lésions méniscales sont très fréquentes, pouvant être dégénératives (usure) ou traumatiques. Elles sont traitées le plus souvent sous arthroscopie. On pratique alors une méniscectomie (résection de la lésion méniscale) ou une suture méniscale (réparation de la lésion méniscale).
Sommaire
- Vidéos de présentation
- Description & évolution
- Indication chirurgicale
- Préparation à l'intervention
- Hospitalisation & intervention
- Suivi post-opératoire
- Indisponibilité & arrêt de travail
- Complications potentielles
Chaque genou possède deux ménisques, un ménisque interne et un ménisque externe. Le ménisque est un fibre-cartilage, situé entre le cartilage du fémur et celui du tibia. Il a pour but de stabiliser le genou et d’amortir les contraintes et les chocs sur les genoux entre le fémur et le tibia.
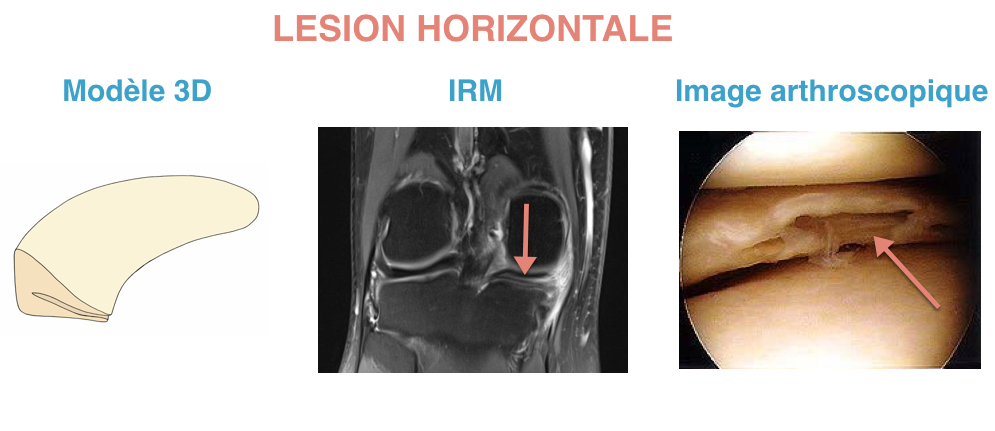
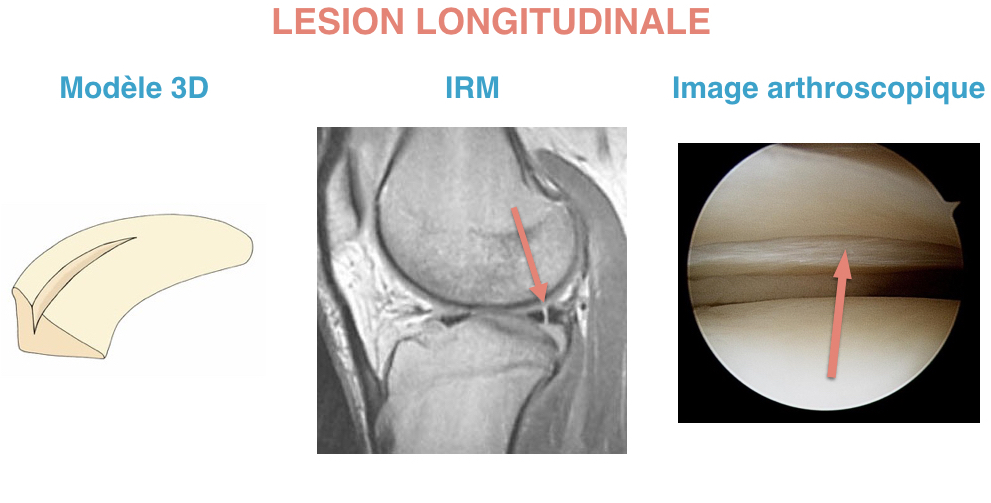
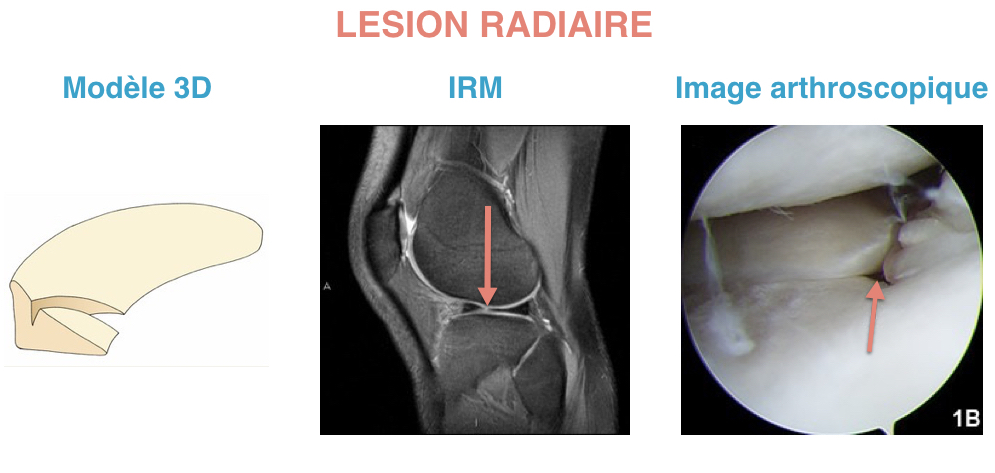
Les lésions méniscales sont des déchirures dues à un traumatisme ou à une usure progressive des ménisques. Ces lésions sont souvent à l’origine de douleurs. Elles doivent être prises en charge par un chirurgien orthopédique même si elles ne doivent pas toujours aboutir à une chirurgie.
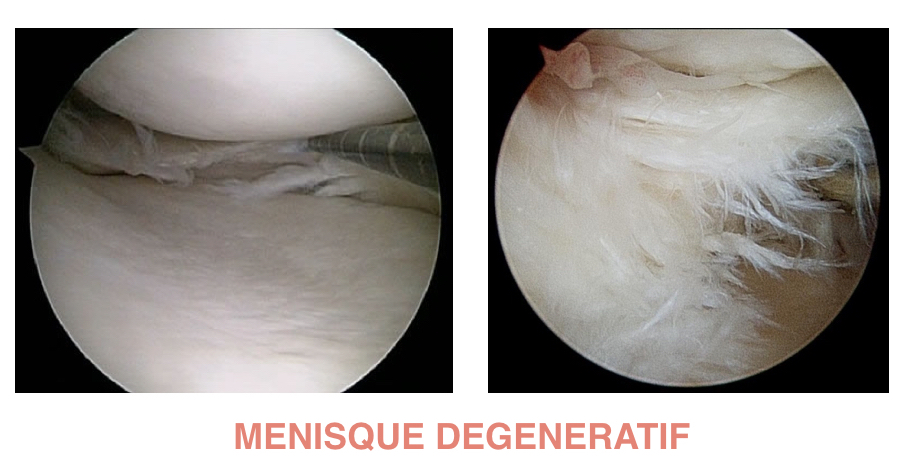
LES LESIONS MENISCALES DEGENERATIVES :
Il s’agit des lésions d’usure des ménisques qui surviennent en dehors de tout traumatisme. Les douleurs sont d’apparition progressive et majoritairement sur le côté interne du genou. L’évolution est souvent cyclique avec des périodes de crises douloureuses plus ou moins intenses. Ces lésions peuvent survenir dans le cadre de l’arthrose du genou, et donc de lésions cartilagineuses. Le traitement des lésions dégénératives est beaucoup moins chirurgical que celui des lésions traumatiques.
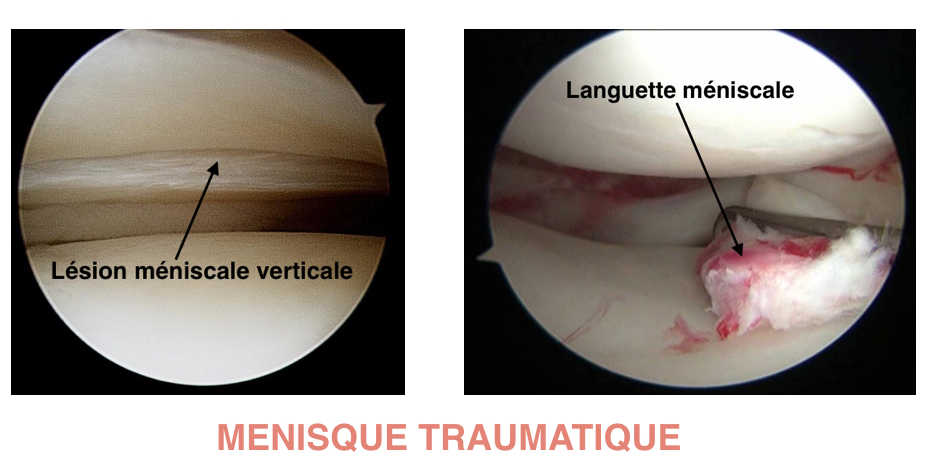
LES LESIONS MENISCALES TRAUMATIQUES :
Elles peuvent survenir dans le cadre d’une lésion du ligament croisé antérieur ou d’une entorse du genou. Les mécanismes de torsion sont souvent à l’origine de lésions méniscales. La lésion peut être concomitante de la rupture du ligament croisé antérieur, ou être une complication secondaire de cette rupture. D’autres mécanismes peuvent entraîner des lésions, comme le relèvement brutal d’une position accroupie. Ce mécanisme peut être accompagné d’un claquement souvent audible par le patient, et d’un blocage du genou en flexion. On pense alors à un blocage méniscal par luxation d’une anse de seau du ménisque. Le ménisque se déchire et se retourne sur lui même dans le genou, empêchant ainsi l’extension du genou. Le traitement des lésions traumatiques est le plus souvent chirurgical.
LES SYMPTOMES MAJEURS SONT :
La douleur: le plus souvent interne (ménisque interne le plus souvent touché) lors de la flexion du genou.
l’hydarthrose : gonflement par épanchements de synovie à répétition.
les claquements : dans le cadre des languettes méniscales.
Les épisodes de blocage : dans le cadre des anses de seau (ménisque qui se retourne et se bloque dans l’articulation).
Le diagnostic est porté grâce à l’IRM, qui est l’examen paraclinique clé.
LES LESIONS MENISCALES DEGENERATIVES :
Le traitement est dans un premier temps médical. On réalise une infiltration de corticoïdes afin de limiter l’inflammation autour de la lésion méniscale, et donc de supprimer les douleurs.
En cas d’échec du traitement médical, il faudra réaliser un traitement chirurgical qui aura pour but de retirer la zone malade du ménisque, c’est la méniscectomie.
LES LESIONS MENISCALES TRAUMATIQUES :
Le traitement est le plus souvent chirurgical. Il est systématiquement associé lorsque l’on réalise une chirurgie de ligamentoplastie du ligament croisé antérieur. En fonction du type de la lésion, de l’ancienneté de la lésion, et de l’âge du patient, on pourra réparer le ménisque (suture méniscale) ou retirer la zone malade (méniscectomie).
LE BLOCAGE MENISCAL :
Dans certaines situations, le genou se bloque et on ne parvient pas à étendre le genou. Il s’agit d’une luxation d’une partie du ménisque créant ce que l’on appelle une anse de sceau. Ce blocage doit donner lieu à une intervention chirurgicale en urgence pour débloquer le genou. Durant l’intervention, et selon le type de la lésion méniscale, le chirurgien procédera à une suture méniscale ou à une méniscectomie partielle.
LA CONSULTATION CHIRURGICALE :
La consultation pré opératoire avec le chirurgien aura pour but de faire le diagnostic et d’analyser les douleurs et le retentissement fonctionnel. Le chirurgien examinera le genou pour préciser si les douleurs correspondent aux lésions vues sur l’IRM. Dans certains cas, on peut trouver des lésions méniscales sur l’IRM sans retrouver de douleur à la palpation des ménisques. Il ne faut alors pas réaliser d’intervention mais rechercher une autre cause aux douleurs. Le chirurgien vérifiera qu’il n’y a pas de contre indication à la chirurgie, comme un mauvais état cutané ou vasculaire, ou encore un hyper signal osseux tibial sous méniscal à l’IRM, témoin d’une arthrose évolutive risquant de s’aggraver brutalement après une méniscectomie.
Les radiographies et l’IRM seront analysées par le chirurgien afin de planifier le geste chirurgical. En fonction de la lésion et de sa cause, le chirurgien avisera du geste chirurgical à réaliser. Il vous expliquera l’intervention et ses suites ainsi que des informations sur les complications potentielles de la chirurgie. Il vous expliquera notamment si il va réaliser une méniscectomie ou une réparation méniscale.
LA CONSULTATION D’ANESTHESIE :
Une fois l’indication posée, l’assistante du Dr LEVY vous donnera un rendez vous avec l’anesthésiste qui sera celui qui s’occupera de vous lors de l’intervention. Il prendra le soin de vous examiner et de vous prescrire les examens complémentaires qu’il jugera nécessaires en vue de l’intervention. Il vous expliquera comment se déroule l’anesthésie, et choisira le meilleur mode d’anesthésie.
ARRET DU TABAC :
Il est indispensable d’arrêter de fumer durant le mois qui précède l’intervention et durant le mois post-opératoire. En effet, l’afflux massif de nicotine, diminue le flux sanguin, et donc ralentit la guérison, surtout dans le cadre de sutures méniscales. Les patchs de nicotine à libération prolongée peuvent être utilisés pour pallier la sensation de manque.
L’intervention se déroule la plupart du temps en ambulatoire (hospitalisation de jour). Une rachi-anesthésie (piqure dans le dos ayant pour but d’endormir les 2 jambes) est le plus souvent réalisée lors de l’intervention. Le chirurgien va intervenir par arthroscopie, c’est à dire qu’il introduit une caméra vidéo par une petite incision d’un cm dans le genou. Par une 2è incision de même taille, il va introduire les instruments permettant la réparation ou la méniscectomie.
MENISCECTOMIE :
L’intervention a pour but de retirer la zone de ménisque lésée en respectant le reste du ménisque. Le chirurgien devra rester le plus économique possible envers le ménisque. En effet, plus on retire de ménisque, plus le genou s’usera rapidement en post opératoire. Lors de l’intervention, le chirurgien va faire le bilan de toute l’articulation en observant la qualité du cartilage de l’ensemble des compartiments du genou, la qualité des ligaments croisés, et de l’autre ménisque.
SUTURE MENISCALE :
L’intervention a pour but de réparer la zone de ménisque lésée. Cette réparation ne peut être réalisée que dans certains cas (patient jeune, lésion récente, bonne vascularisation…). La suture est réalisée par des systèmes de suture arthroscopiques. Il s’agit de mini plaquettes que l’on fixe de chaque cotée de la lésion méniscale. Ces plaquettes sont liées entre elles par un fil de suture, qui une fois serré par le chirurgien, referme la fissure méniscale. Il faudra après cela laisser le genou au repos pour permettre la cicatrisation méniscale. Les suites des sutures méniscales sont donc plus longues que les suites des méniscectomies. Lors de l’intervention, le chirurgien fera également le bilan de toute l’articulation en observant la qualité du cartilage de l’ensemble des compartiments du genou, la qualité des ligaments croisés, et de l’autre ménisque.
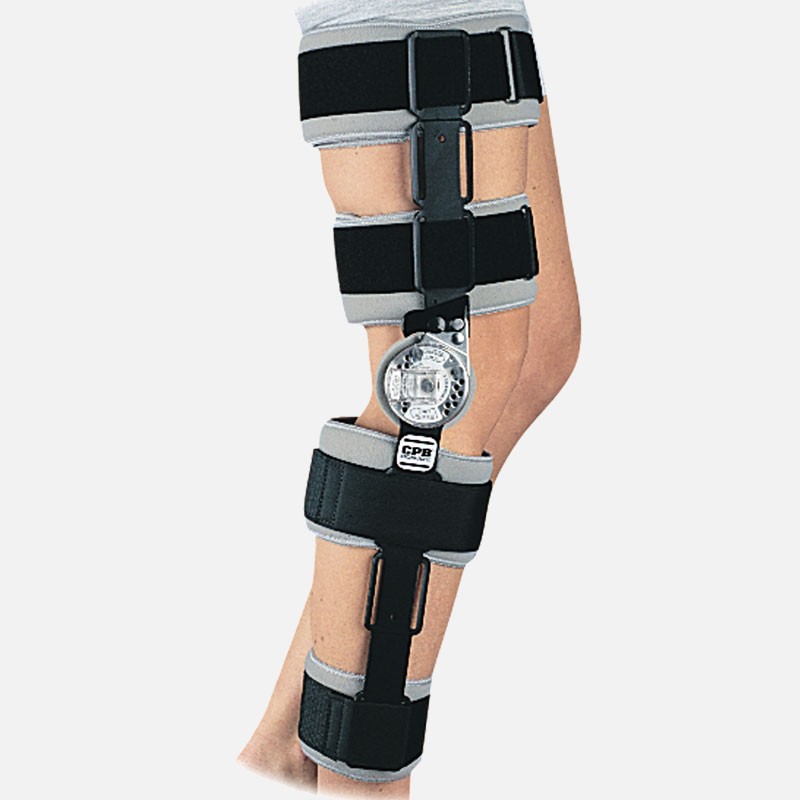 Le plus souvent, vous ressortirez le jour même de l’intervention avec une attelle réfrigérée en cas de méniscectomie, ou une attelle articulée en cas de suture méniscale. Le chirurgien vous redonnera rendez vous 30 jours après l’intervention. L’appui est toujours autorisé. Il faudra également porter des bas de contention pendant 30 jours. Pour éviter la survenue de phlébite, vous devrez faire réaliser des injection d’anticoagulants par une infirmière tous les jours pendant 10 jours.
Le plus souvent, vous ressortirez le jour même de l’intervention avec une attelle réfrigérée en cas de méniscectomie, ou une attelle articulée en cas de suture méniscale. Le chirurgien vous redonnera rendez vous 30 jours après l’intervention. L’appui est toujours autorisé. Il faudra également porter des bas de contention pendant 30 jours. Pour éviter la survenue de phlébite, vous devrez faire réaliser des injection d’anticoagulants par une infirmière tous les jours pendant 10 jours.
LES CONSULTATIONS POST OPERATOIRE :
PREMIER RDV A J30 :
Pendant cette durée, vous devrez porter un bas de contention (qui est prescrit avant l’intervention) et vous aurez déjà commencé la rééducation pour récupérer les amplitudes articulaires. Le genou va commencer à dégonfler et à devenir moins douloureux. Le chirurgien examine les cicatrices, les mobilités, et la présence ou non de douleurs résiduelles. Il regardera vos nouvelles radios et vous modifiera les consignes de rééducation pour les mois à venir.
DEUXIEME RDV A M3 :
La rééducation doit toucher alors à sa fin et le genou doit redevenir indolore. Il persiste souvent une petite faiblesse musculaire qui peut être travaillée soit seul, soit en kinésithérapie. Le chirurgien vous donnera les consignes à respecter pour ne pas abimer le genou.
LA REEDUCATION :
La rééducation est une condition importante pour récupérer un genou indolore, souple, et musclé. Elle diffère entre les suites de méniscectomie et celles d’une suture méniscale.
Lors d’une méniscectomie, on peut atteindre rapidement une flexion complète, et c’est ce qu’il faut travailler en premier avant de récupérer la force musculaire. Lors d’une suture méniscale, il faut mobiliser le genou tout en protégeant la suture. Il ne faut donc pas plier à plus de 90° pendant 45 jours. Vous aurez donc, en plus du bas de contention une attelle articulée qui aura pour but de bloquer la flexion à certains degrés avec une augmentation progressive conseillée et expliquée par votre chirurgien. Les suites des sutures sont longues et peuvent demander plusieurs mois de rééducation avant de reprendre les sports « pivot » (moyenne de 6 mois). Pour une méniscectomie, le retour au sport peut se faire entre 3 et 4 mois.
Dans les suites d’une intervention méniscale, vous pouvez marcher tout de suite. Lors d’une suture, vous portez une attelle articulée pendant 45 jours. Bien sur, la durée de l’arrêt de travail dépend du type de travail. Pour un travail de bureau, elle peut se compter en jours. Pour un travail physique ou debout toute la journée, il faut compter en moyenne un mois pour une simple méniscectomie. Cela peut être plus long pour une suture méniscale. La conduite peut être reprise au bout de quelques jours après une méniscectomie, mais jamais avant 15 jours pour une suture méniscale. Il faut protéger le plus possible la cicatrisation du ménisque.
En chirurgie, on peut être confronté à tout type de complications. Heureusement, elles sont très rares, et les différentes consultations pré et post opératoires ont pour but de les éviter et de les déceler précocement si elles apparaissent.
En plus des risques communs à toute intervention chirurgicale et des risques liés à l’anesthésie, il existe quelques problèmes spécifiques à cette chirurgie.
Les complications pouvant être rencontrées dans la chirurgie méniscale sont les suivantes :
HEMATOME DU SITE OPERATOIRE :
L’hématome est une complication, rare mais sérieuse. Elle est plus fréquente dans les sutures méniscales que dans les méniscectomies. l’hématome est du au saignement d’une petite veine du genou qui remplit la cavité de sang. Le genou gonfle et devient très douloureux et tendu. Lorsqu’il est trop tendu, le chirurgien peut être amené à réaliser une ponction de la cavité articulaire. En cas de récidive, il peut être amené à réaliser une arthroscopie pour retrouver le vaisseau sanguin en cause et pour réaliser la cautérisation de celui ci.
INFECTION DU SITE OPERATOIRE :
Il s’agit d’une infection causée par une bactérie entrée dans la plaie, au moment de l’intervention malgré toutes les précautions prises par l’équipe chirurgicale, ou lors des suites opératoires, tant que la plaie est ouverte. Elle se présente sous la forme d’une souffrance cicatricielle (cicatrice rouge) avec des douleurs très importantes, un écoulement purulent, et l’apparition d’une fièvre persistante.
Il faut absolument prévenir le chirurgien et le consulter en urgence pour traiter cette complication.
Il prendra alors la décision de laver le genou sous arthroscopie et de réaliser les prélèvements bactériologiques nécessaires à la mise en place d’une antibiothérapie ciblée.
PHLEBITE / EMBOLIE PULMONAIRE :
Malgré un traitement anticoagulant préventif mis en place pendant la période post opératoire et le port de bas de contention, un caillot peut se former dans les veines du membre inférieur (phlébite) et nécessiter la mise en place d’un traitement anticoagulant à dose efficace pendant 3 à 6 mois.
RAIDEUR ARTICULAIRE :
Elle se développe sur un terrain inflammatoire (algodystrophie) et nécessite en cas de survenue une rééducation adaptée. A partir du 3ème mois post opératoire s’il persiste un déficit dans les amplitudes articulaires, la fibrose qui s’est constituée nécessitera une intervention chirurgicale pour récupérer les amplitudes.
CHONDROLYSE RAPIDE :
Dans certains cas, une arthroscopie peut entraîner une dégradation rapide du cartilage sans que le chirurgien n’ai réalisé de faute technique. Il s’agit d’une réaction rare du cartilage vis à vis d’une intrusion articulaire d’instruments. Cette complication se déclare par des douleurs importantes et une usure prématurée et rapide du cartilage que l’on peut diagnostiquer sur une radio standard. La présence d’une chondrolyse rapide peut déboucher sur la mise en place d’une prothèse de genou. Il s’agit heureusement d’une complication rare. Elle survient préférentiellement chez des patients dont l’IRM montre déjà des signes d’oedème du plateau tibial sous jacent à la lésion méniscale.
ALGONEURODYSTROPHIE :
C’est un état pathologique caractérisé par un syndrome associant des douleurs et d’autres symptômes désagréables dans les suites de toute chirurgie ou toute fracture touchant une articulation. Ce syndrome pourrait être dû à un trouble neurologique, notamment une dysfonction des fibres de petit calibre des nerfs périphériques qui protègent des stimulations douloureuses et thermiques et/ou de grand calibre qui détectent les stimulations tactiles. Elle entraîne des douleurs et une raideur importante pouvant durer jusqu’à 18 mois. Dans tous les cas, la récupération est complète. Le chirurgien fera le diagnostic à l’aide d’une scintigraphie et vous accompagnera tout au long de l’évolution de cette maladie, afin de diminuer les symptômes douloureux et désagréables.
ECHEC DE SUTURE :
Dans de rares cas, la suture peut ne pas cicatriser et les douleurs persistent. Cet échec, lorsqu’il survient n’est qu’un demi échec, car une partie de la lésion cicatrise tout de même et une nouvelle intervention doit être programmée pour retirer la zone non cicatrisée.
Les risques énumérés ne constituent pas une liste exhaustive.
Votre chirurgien donnera toute explication complémentaire et se tiendra à votre disposition pour évoquer avec vous chaque cas particulier avec les avantages, les inconvénients et le rapport bénéfices / risques de chaque intervention.