La luxation de l’épaule est une pathologie à la fois très courante et très récidivante. Elle affecte surtout les sportifs, et se fait plus fréquente chez les sujets jeunes ou les personnes ayant une hyperlaxité articulaire. Un diagnostic précoce et un traitement adapté sont essentiels pour limiter les complications et prévenir les récidives.
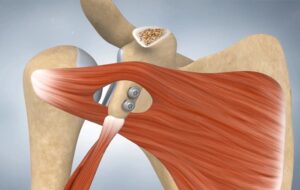
La luxation se traduit par une forte douleur ainsi qu’un déboitement de l’épaule vers l’avant ou vers l’arrière. Cette articulation peut se révéler instable, elle est conjointement soutenue par muscles, tendons et bourrelet glénoïdien, un tissu qui sert à stabiliser le contact entre deux parties osseuses. Afin de prévenir l’arthrose de l’épaule, la luxation requiert une attention particulière, notamment en cas de récidives. La luxation de l’épaule se soigne aujourd’hui très bien. Deux techniques chirurgicales sont envisageables selon les cas. Si vous souffrez de luxation de l’épaule ou d’instabilité, cet article vous en apprendra davantage sur ses causes, symptômes, mais aussi traitements et récupération.
Qu’est-ce qu’une luxation de l’épaule ?
L’épaule est l’une des articulations les plus mobiles du corps humain, mais aussi l’une des plus instables. Une luxation survient lorsque la tête de l’humérus (l’os du bras) sort complètement de la cavité glénoïde de l’omoplate. Il existe plusieurs types de luxations :
- Luxation antérieure (la plus fréquente, 95 % des cas) : l’humérus se déplace vers l’avant.
- Luxation postérieure (plus rare, 5 % des cas) : l’humérus part vers l’arrière.
- Luxation inférieure (exceptionnelle) : l’humérus descend sous l’articulation.
Quelles sont les causes principales ?
La luxation de l’épaule peut être causée par :
- Un traumatisme violent : une chute sur le bras tendu, un accident de sport ou un choc direct.
- Une hyperlaxité articulaire : certaines personnes ont des ligaments plus souples, ce qui favorise les luxations répétées.
- Des antécédents de luxation : une première luxation augmente le risque de récidive, notamment chez les jeunes sportifs.
Pourquoi la luxation de l’épaule est sujette à des récidives ?
Vous l’aurez compris, l’articulation de l’épaule est une des plus mobiles. Elle est extrêmement sollicitée et donc très instable. Chaque épisode de luxation ou de subluxation (l’articulation sort et revient à sa place), le contact entre la tête de l’humérus et la glène de l’omoplate se dégrade. Cela entraîne un manque de contact qui impacte directement l’articulation, et provoque alors des récidives.
Comment reconnaître une luxation de l’épaule ? Les symptômes caractéristiques
Une luxation de l’épaule se manifeste automatiquement par une douleur soudaine et intense, souvent accompagnée d’une incapacité à bouger le bras. L’articulation peut présenter une déformation visible, donnant l’impression que l’épaule est « déboîtée ». Dans certains cas, des fourmillements ou un engourdissement peuvent être ressentis dans le bras si des nerfs sont affectés. En bref, c’est une pathologie assez douloureuse qu’il ne faut pas minimiser !
Néanmoins, la luxation est à distinguer de la subluxation, qui est caractéristique de l’instabilité de l’épaule. Cette instabilité peut causer des gênes et des douleurs, et est majoritairement d’origine traumatique comme un faux mouvement ou une chute. Dans ces cas-là, un examen médical permettra de déterminer si le bras est toujours mobile et si la force est conservée. Une épaule instable non soignée peut évoluer négativement. Les douleurs s’accroissent, et les mouvements sont de moins en moins amples, ce qui débouche sur le long terme à une arthrose précoce de l’épaule (omarthrose).
Les bons réflexes à avoir en cas de luxation
Face à une luxation de l’épaule, il est essentiel d’adopter les bons gestes et d’être réactif. Il ne faut surtout pas tenter de remettre l’épaule en place soi-même, car cela pourrait aggraver la blessure. Il est recommandé d’immobiliser le bras en le maintenant contre le corps à l’aide d’une écharpe ou d’un tissu. L’application de glace permet de réduire l’inflammation. Il est impératif de consulter rapidement un médecin ou de se rendre aux urgences pour bénéficier d’une prise en charge appropriée.
L’intervention chirurgicale suite à une luxation ou une instabilité de l’épaule
La luxation de l’épaule est définie par un tableau clinique très précis, et se diagnostique très facilement. Une radiographie complétée par un examen physique permettent de déterminer la pathologie avec certitude.
Les cas de subluxation et d’instabilité requièrent quant à eux une étude de cas plus approfondie et très minutieuse. Des radiographies des deux épaules seront prescrites avec un arthroscanner de l’épaule en question. Dans le cas d’une luxation ou subluxation de plus de 2 épisodes, l’intervention chirurgicale est recommandée afin d’éviter toute évolution arthrosique.
Deux traitements chirurgicaux sont envisageables selon les cas ; le traitement arthroscopique (technique de Bankart), et le traitement à ciel ouvert (technique de la Latarjet).
Le traitement arthroscopique
Cette technique mini-invasive consiste à insérer une caméra et de petits instruments chirurgicaux à travers de petites incisions afin de réparer les ligaments lésés et stabiliser l’articulation. Cette opération permet d’obtenir deux très petites cicatrices d’environ 5 mm, invisibles après quelques mois de cicatrisation. L’arthroscopie permet une récupération plus rapide par rapport à une chirurgie ouverte, avec moins de douleur post-opératoire et une diminution du risque de complications.
Le traitement à ciel ouvert
Dans certains cas complexes, lorsque les lésions sont trop importantes ou que l’arthroscopie ne suffit pas à stabiliser l’articulation, une chirurgie à ciel ouvert peut être nécessaire. Cette intervention consiste à pratiquer une incision plus large pour accéder directement à l’articulation et procéder à une réparation plus approfondie des structures endommagées. Elle peut inclure la pose d’une butée osseuse, comme la technique de Latarjet, ou la réparation des ligaments et du bourrelet glénoïdien. Bien que plus invasive, cette technique offre une stabilité accrue et est souvent privilégiée en cas de luxations récidivantes sévères. L’intervention consiste à réaliser une greffe osseuse fixée à l’aide de 2 petites vis. Cette intervention laisse généralement une petite cicatrice de 4 cm dans le sillon delto-pectoral (zone entre l’épaule et la clavicule). La récupération est plus longue que pour une arthroscopie, avec une période d’immobilisation plus importante, suivie d’une rééducation progressive pour restaurer la mobilité et la force musculaire.
Première consultation pré-opératoire
La toute première consultation avec le chirurgien a pour but d’établir clairement le diagnostic et de retracer l’historique traumatique du patient à travers un entretien clinique. Luxation ? Subluxation ? Instabilité de l’épaule ? Chaque cas est analysé avec une grande précision, et selon les lésions relevées par les examens radiologiques et arthroscopiques complémentaires, le chirurgien détaillera au patient la procédure à suivre. Du geste chirurgical aux éventuelles complications possibles, jusqu’à la rémission et la rééducation, la première consultation a pour but de décrire avec précision toutes les étapes relatives à l’intervention chirurgicale de la luxation de l’épaule.
La consultation avec le médecin anesthésiste
Après la consultation pré-opératoire avec le chirurgien, une nouvelle consultation avec le médecin anesthésiste est donnée au patient. Le médecin examine attentivement le patient, et explique ensuite le déroulé de l’anesthésie. L’intervention de la luxation de l’épaule se fait sous anesthésie générale ainsi qu’avec un complément d’anesthésie loco-régionale.
À noter : Il est indispensable d’arrêter de fumer un mois avant l’intervention et un mois après. L’afflux de nicotine est mauvais pour la circulation sanguine, ce qui impacte fortement la cicatrisation de la zone manipulée.
Suivi de la chirurgie de l’épaule
Après l’intervention, le chirurgien prend soin de suivre régulièrement l’évolution de la région traitée. Au sortir de l’opération, le patient doit garder le bras dans une écharpe de manière permanente. Au moment de la douche, le patient est autorisé à enlever le bras de l’écharpe, mais il ne doit en aucun cas le bouger au-delà du long du corps. Selon les cas, des séances de rééducations passives peuvent être prescrites au bout d’une quinzaine de jours. Dans le cas de la technique d’arthroscopie, les séances de rééducations débutent au bout d’un mois.
Les rendez-vous de suivi post-opératoires
1ᵉʳ rdv : Jour 30
À ce premier rendez-vous, les patients ne présentent majoritairement plus de douleurs intenses. L’épaule reste néanmoins extrêmement fragile, il est interdit de dormir sur celle-ci. Le chirurgien vérifie l’état des cicatrices, et une radiographie vient compléter l’examen. Selon les résultats d’imagerie, le médecin peut ou non prescrire des séances de rééducations actives aidées, ou bien augmenter l’intensité de la rééducation passive. Il est recommandé de masser les cicatrices afin de diminuer les adhérences sous cutanées.
2em rdv : 3em mois
Lors de ce second rendez-vous, le chirurgien se focalise sur la vérification de la capacité articulaire. Généralement à ce stade, les patients ont retrouvé entre 90 et 120° d’amplitude, et il est enfin autorisé de dormir sur l’épaule opérée. De la rééducation de renforcement articulaire est prescrite, et des exercices d’étirements quotidiens à réaliser chez soi sont conseillés par le médecin. Pour les patients ayant subi une intervention avec la technique de la butée, une radio ainsi qu’un scanner seront prescrits afin de vérifier la tenue de la butée.
À savoir :
- Il ne sera pas possible de conduire pendant 30 à 45 jours selon l’intervention réalisée.
- Si le patient possède un travail manuel, il sera arrêté pendant 2 mois minimum (pour un travail très physique, cet arrêt pourra aller jusqu’à 4 mois).
Si vous rencontrez le moindre doute concernant votre luxation ou instabilité de l’épaule, n’hésitez pas à prendre contact avec nos équipes pour prendre un rendez-vous avec le docteur Levy.